Ανεύρυσμα κοιλιακής αορτής
Τι είναι το ανεύρυσμα κοιλιακής αορτής
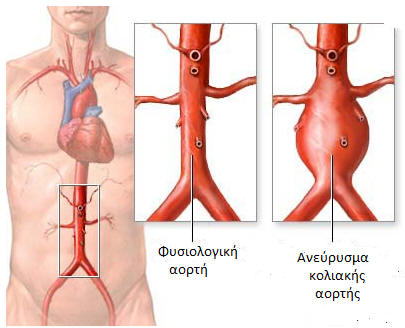
Το ανεύρυσμα της κοιλιακής αορτής δεν είναι σπάνια πάθηση. Αφορά κυρίως άτομα μεγάλης ηλικίας, 60 ετών και άνω, γι' αυτό και τις περισσότερες φορές συνοδεύεται και από άλλες παθήσεις, κυρίως αγγειακές, όπως καρδιακές, νεφρικές και των κάτω άκρων, αλλά και αναπνευστικές, ή ακόμη συνυπάρχει με κάποια κακοήθη νεοπλασία.
Ανεύρυσμα κοιλιακής αορτής καλείται μία ευάλωτη περιοχή στην αορτή, το κύριο αγγείο που μεταφέρει αίμα από την καρδιά στο υπόλοιπο σώμα. Όταν το αίμα ρέει διαμέσου της αορτής, ασκείται πίεση στα τοιχώματα της αορτής, με αποτέλεσμα η τελευταία να διευρύνεται και να μοιάζει σαν φουσκωμένο μπαλόνι.
Εάν οι διαστάσεις της ανευρυσματικής περιοχής αυξηθούν σημαντικά, τότε υπάρχει μεγάλος κίνδυνος ρήξης του αγγείου. Συχνότερα τα ανευρύσματα κοιλιακής αορτή εντοπίζονται κάτω από την έκφυση των νεφρικών αρτηριών. Το ανεύρυσμα σε πολλές περιπτώσεις επεκτείνεται και σε αγγεία της λεκάνης και των μηρών. Όταν το ανεύρυσμα προσεγγίσει τη διάμετρο των 5 εκ. τότε υπάρχει άμεση ένδειξη να αντιμετωπισθεί, διότι έχει πολύ αυξημένες πιθανότητες να ραγεί. Ο κίνδυνος ρήξης ενός ανευρύσματος με διαστάσεις <5 εκ., είναι περίπου ίδιος με τον κίνδυνο που αντιμετωπίζει ένας ασθενής που υποβάλλεται σε μέσης δυσκολίας χειρουργείο. Σε περίπτωση ρήξεως ανευρύσματος, η πιθανότητα επιβίωσης του ασθενούς είναι χαμηλή, με ένα ποσοστό 80-90% των ρήξεων να καταλήγουν σε θάνατο. Αυτοί οι θάνατοι μπορούν να αποφευχθούν, ένα γίνει εγκαίρως η διάγνωση και η αντιμετώπιση των ανευρυσμάτων αυτών.
Συχνότητα ανευρύσματος κοιλιακής αορτής
Περίπου 1 στους 250 ασθενείς, άνω των 50 ετών θα πεθάνει από ραγέν ανεύρυσμα κοιλιακής αορτής.
Ανεύρυσμα κοιλιακής αορτής ανευρίσκεται σε περίπου 8% των ατόμων ηλικίας >65 ετών.
Οι άνδρες έχουν 4 φορές πιο μεγάλη πιθανότητα από τις γυναίκες να πάθουν ανεύρυσμα κοιλιακής αορτής.
Τα άτομα με τον μεγαλύτερο κίνδυνο, είναι κυρίως καπνιστές άνδρες, ηλικίας >60 ετών οι οποίοι έχουν ιστορικό αθηρωματικής νόσου.
Σημαντικός επιβαρυντικός παράγοντας είναι η ύπαρξη οικογενειακού ιστορικού (ιδίως η ύπαρξη γυναικών στην οικογένεια με ανεύρυσμα κοιλιακής αορτή).
Οι καπνιστές έχουν 4 φορές πιο αυξημένο κίνδυνο από τους μη καπνιστές να νοσήσουν από ανεύρυσμα κοιλιακής αορτής.
Το 50% των ασθενών με ανεύρυσμα κοιλιακής αορτής, οι οποίοι δεν αντιμετωπίζονται τελικά πεθαίνουν από αυτήν την αιτία.
Συμπτώματα ανευρύσματος κοιλιακής αορτής
Το ανεύρυσμα κοιλιακής αορτής καλείται και σιωπηλός δολοφόνος, διότι συχνά δεν δίνει προφανή συμπτώματα στους ασθενείς.3 στα 4 ανευρύσματα δεν έχουν δώσει κανένα σύμπτωμα, μέχρι τη στιγμή που διαγιγνώσκονται. Σε περίπτωση ύπαρξης συμπτωματολογίας, τότε αυτή περιλαμβάνει τα ακόλουθα:
-
Κοιλιακός πόνος συνεχής ή περιοδικός
-
Πόνος στην πλάτη, με αντανάκλαση σε πόδια, γλουτούς και βουβωνική περιοχή
-
Αίσθημα παλμών στην κοιλιακή χώρα
Όταν το ανεύρυσμα ραγεί, τότε η συμπτωματολογία τροποποιείται ως εξής:
-
Έντονος πόνος στην πλάτη ή την κοιλιακή χώρα
-
Ωχρότητα
-
Ξηροστομία, υπερβολική δίψα
-
Εμετός και ναυτία
-
Εικόνα σοκ, με ρίγη, ναυτία, ιλίγγους, λιποθυμία, ιδρώτες, έντονη ταχυκαρδία και ξαφνική αδυναμία.
Διάγνωση ανευρύσματος κοιλιακής αορτής
Η κλινική εικόνα του είναι τις περισσότερες φορές ανύπαρκτη, η δε διάγνωσή του τυχαία, κυρίως όταν ο ασθενής υποβάλλεται σε εξετάσεις για μια άλλη πάθηση. Ευθύς μόλις διαγνωσθεί, θεωρητικά η εξέλιξή του από πλευράς αυξήσεως της διαμέτρου είναι σταθερά αυξητική και η τελική κατάληξη είναι η ρήξη του ανευρύσματος, μια επιπλοκή η οποία τις περισσότερες φορές είναι θανατηφόρος.
Σε μερικές περιπτώσεις το ανεύρυσμα διαγιγνώσκεται με μία απλή φυσική εξέταση του ασθενούς, κατά την οποίο ο ιατρός αισθάνεται το ανεύρυσμα σαν μία μαλακή, παλλόμενη μάζα στην κοιλιακή χώρα του ασθενούς. Ωστόσο, η πιο διαδεδομένη διαγνωστική εξέταση είναι ο υπέρηχος στην περιοχή του ανευρύσματος. Άλλες μέθοδοι, είναι η αξονική τομογραφία, η μαγνητική τομογραφία και η αρτηριογραφία.
Θεραπεία ανευρύσματος κοιλιακής αορτής
1) Προσεκτική παρακολούθηση του ανευρύσματος
Μικρού μεγέθους ανευρύσματα, διαμέτρου <5 εκ., τα οποία δεν αυξάνονται ταχέως σε μέγεθος, ή που δεν προκαλούν συμπτωματολογία, έχουν μειωμένη πιθανότητα ρήξεως και συχνά δεν απαιτούν άλλη θεραπεία, παρά την τακτική παρακολούθησή τους. Αυτή περιλαμβάνει τη διενέργεια υπερηχογραφικού ελέγχου σε τακτά χρονικά διαστήματα για να καθοριστεί εάν και κατά πόσο το ανεύρυσμα έχει μεγαλώσει.
2) Χειρουργική Επέμβαση
Η πιο διαδεδομένη θεραπεία εκλογής που εφαρμόζεται σε μεγάλα, μη ραγέντα ανευρύσματα κοιλιακής αορτής, είναι η ανοικτή χειρουργική επέμβαση, που διενεργείται από αγγειοχειρουργό.
Η διαδικασία περιλαμβάνει μία τομή ακριβώς κάτω από το στέρνο, έως την ηβική σύμφυση. Ο χειρουργός συσφίγγει με λαβίδα την αορτή, διανοίγει το ανεύρυσμα και τοποθετεί ένα μόσχευμα το οποίο τελικά αποκαθιστά τη ροή του αίματος. Η ροή του αίματος περνάει τελικά από το μόσχευμα το οποίο και προστατεύει το ήδη αδύναμο αορτικό τοίχωμα από τις πιέσεις του καρδιακού παλμού.
Όταν ένα ανεύρυσμα της κοιλιακής αορτής (παθολογική διάταση του τοιχώματος της αορτής στην περιοχή της κοιλίας) αποκτήσει διάμετρο 5 εκατοστά ή περισσότερο, η πιθανότητα ρήξης του φτάνει στο 20%. Αυτή είναι μια επικίνδυνη κατάσταση από την οποία μόνο 10% με 20% των ασθενών επιβιώνουν. Αν ένα κοιλιακό αορτικό ανεύρυσμα μεγαλώσει τόσο είναι απαραίτητο να αποκατασταθεί.
Το ανοιχτό χειρουργείο ήταν παραδοσιακά η μέθοδος αποκατάστασης του κοιλιακού αορτικού ανευρύσματος. Εντούτοις το 1999 ο Αμερικάνικος Οργανισμός Τροφίμων και Φαρμάκων ενέκρινε τη χρήση επικαλυμμένων ενδοπροθέσεων (stent graft) για τα κοιλιακά αορτικά ανευρύσματα, παρέχοντας ως εναλλακτική μέθοδο μια ελάχιστα επεμβατική τεχνική με μικρότερη περίοδο ανάρρωσης.
3) Επεμβατική Αποκατάσταση
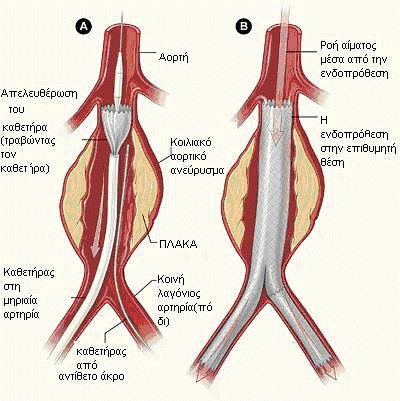
Τι είναι η επικαλυμμένη ενδοπρόθεση (stent graft)
Στην αποκατάσταση κοιλιακού αορτικού ανευρύσματος με ενδοπρόθεση (stent graft), ένας επεμβατικός ακτινολόγος με μια ομάδα άλλων γιατρών (αναισθησιολόγος, αγγειοχειρουργός) εισάγουν έναν μακρύ, λεπτό σωλήνα (που λέγεται καθετήρας) μέσω μιας μικρής τομής στη βουβωνική περιοχή ως την περιοχή του ανευρύσματος. Μέσω του καθετήρα ο ακτινολόγος τοποθετεί ένα υφασμάτινο αυλό (μόσχευμα-graft) που είναι αρκετά μακρύς ώστε να εκτείνεται σε όλη την διατεταμένη περιοχή της αορτής. Ο αυλός αυτός συγκρατείται στην περιοχή από έναν νάρθηκα (stent) που είναι ένας μεταλλικός δικτυωτός σκελετός. Ο νάρθηκας (stent) ασκεί πίεση μεταξύ του μοσχεύματος (graft) και της αρτηρίας ώστε το μόσχευμα (graft) να στερεώνεται σφιχτά στη θέση του. Το αίμα έτσι ρέει μέσα από το μόσχευμα και προσπερνά το ανεύρυσμα. Χωρίς την πίεση του ρέοντος αίματος το ανεύρυσμα δεν κινδυνεύει πια να ραγεί (δηλαδή να σπάσει) και τελικά συρρικνώνεται.
Αίτια τοποθέτησης ενδαγγειακής επικαλυμμένης ενδοπρόθεσης σε κοιλιακό αορτικό ανεύρυσμα
Οι επικαλυμμένες ενδοπροθέσεις κοιλιακών αορτικών ανευρυσμάτων χρησιμοποιούνται για την παράκαμψη μεγάλων ανευρυσμάτων στο κοιλιακό τμήμα της αορτής που διαφορετικά θα έσπαγαν και θα προκαλούσαν επικίνδυνες καταστάσεις.
Δεν είναι όλοι κατάλληλοι για τοποθέτηση ενδοπρόθεσης. Άτομα που μπορεί να είναι κατάλληλα επιλέγουν αυτή την μέθοδο έναντι του χειρουργείου για τους ακόλουθους λόγους:
-
Σημαντικά λιγότερες μέρες νοσηλείας (1-3 μέρες έναντι 5-7 μέρες μετά από χειρουργείο)
-
Σημαντικά ταχύτερη ανάρρωση (μέσος όρος 11 μέρες έναντι 47 μετά από χειρουργείο)
-
Αποφεύγονται οι κίνδυνοι που σχετίζονται με ανοιχτή χειρουργική αποκατάσταση
-
Δεν μπορούν να λάβουν γενική αναισθησία
-
Δεν μπορούν ή δεν θέλουν να λάβουν μετάγγιση αίματος που μπορεί να είναι απαραίτητη στη διάρκεια του χειρουργείου
-
Δεν είναι υποψήφιοι για ανοιχτή χειρουργική αποκατάσταση λόγω άλλων προβλημάτων υγείας.
Κίνδυνοι από την αποκατάσταση κοιλιακού αορτικού ανευρύσματος με επικαλυμμένη ενδοπρόθεση
Υπάρχουν ορισμένοι κίνδυνοι από την αποκατάσταση ανευρύσματος με ενδαγγειακή επικαλυμμένη ενδοπρόθεση οι οποίοι είναι σαφώς λιγότεροι από αυτούς που σχετίζονται με την χειρουργική αποκατάσταση.
Εφόσον ο καθετήρας εισάγεται μέσα στα αγγεία, υπάρχει ο κίνδυνος τραυματισμού του αγγείου, εκχύμωσης ή αιμορραγίας στο σημείο της παρακέντησης ή μόλυνσης της τομής. Σπάνια αλλά επικίνδυνη επιπλοκή είναι η αλλεργική αντίδραση στο σκιαγραφικό μέσο που χρησιμοποιείται κατά τη διάρκεια της επέμβασης.
Είναι πιθανό η ενδοπρόθεση να μετακινηθεί ή να παρουσιάσει διαρροή μετά την αποκατάσταση. Αν κάτι τέτοιο συμβεί, αίμα συνεχίζει να ρέει μέσα στο ανεύρυσμα και δυνητικά μπορεί να προκληθεί μεγέθυνση του ανευρύσματος ή ρήξη αυτού. Διαρροές μπορεί να συμβούν στο 10% των ασθενών και οι περισσότερες περιπτώσεις μπορούν να αντιμετωπιστούν μη χειρουργικά.
Καταστάσεις που πρέπει να γνωρίζει ο γιατρός σας
-
Πριν την εξέταση σας ο επιβλέπων επεμβατικός ακτινολόγος σας πρέπει να γνωρίζει αν κάποια από τις παρακάτω καταστάσεις σας αφορά:
-
Προηγούμενη αντίδραση στο ιώδιο
-
Προηγούμενη αντίδραση στην αναισθησία
-
Διαταραχή της πηκτικότητας
-
Καρδιοαναπνευστική νόσος
-
Παρούσα εγκυμοσύνη
-
Οδηγίες για την προετοιμασία
-
Πλήρης προετοιμασία του παχέος εντέρου πριν τη διαδικασία (ειδικές οδηγίες)
-
Προετοιμασία για διαμονή στο νοσοκομείο για ένα βράδυ
-
Κάποιος να οδηγήσει για τη μεταφορά του ασθενούς προς και από το νοσοκομείο
Τι να αναμένετε στη διάρκεια της διαδικασίας
Πριν την ημερομηνία της επέμβασης ο ασθενής υποβάλλεται σε προ-επεμβατικές εξετάσεις, που περιλαμβάνουν μια αξονική τομογραφία κοιλίας και πιθανώς αγγειογραφία. Οι εξετάσεις αυτές επιτρέπουν στον ακτινολόγο να απεικονίσει το ανεύρυσμα και να καθορίσει τον τύπο και το μέγεθος της ενδοπρόθεσης που πρέπει να χρησιμοποιηθεί. Συμπληρώνονται κάποια έντυπα ώστε ο ακτινολόγος να γνωρίζει το ιατρικό ιστορικό του ασθενούς και ένα έντυπο συγκατάθεσης.
Όταν ο ασθενής προσέλθει για την επέμβαση θα του ζητηθεί να φορέσει κατάλληλο ρούχο. Αφού απαντηθούν οι όποιες απορίες ο τεχνολόγος τοποθετεί έναν ενδοφλέβιο καθετήρα και συνδέει τον ασθενή με διάφορες συσκευές παρακολούθησης της αρτηριακής πίεσης και του καρδιακού του ρυθμού στη διάρκεια της διαδικασίας. Μπορεί να λάβει γενική ή επισκληρίδιο αναισθησία και η επέμβαση λαμβάνει χώρα στην αίθουσα αγγειογραφιών.
Το σημείο εισόδου στη βουβωνική περιοχή θα καθαριστεί. Ένα μηχάνημα ακτινοσκόπησης θα τοποθετηθεί πάνω από την κοιλιά του. Γίνεται τομή στη βουβωνική περιοχή και ένας καθετήρας εισάγεται στην αρτηρία. Χρησιμοποιώντας τις εικόνες της ακτινοσκόπησης ο ακτινολόγος προωθεί τον καθετήρα ως τη θέση του ανευρύσματος. Η ενδοπρόθεση προωθείται μέσω του καθετήρα στη θέση του ανευρύσματος. Αφού απελευθερωθεί από τον καθετήρα η ενδοπρόθεση διατείνεται στο απαραίτητο μέγεθος. Ο καθετήρας στη συνέχεια αποσύρεται και η τομή πιέζεται για να σταματήσει η αιμορραγία. Στη συνέχεια γίνεται αξονική τομογραφία και υπερηχογράφημα ώστε ο ακτινολόγος να επιβεβαιώσει ότι η ενδοπρόθεση έχει τοποθετηθεί στην κατάλληλη θέση.
Η διαδικασία διαρκεί από δύο ως τέσσερις ώρες. Ο ασθενής διαμένει στο νοσοκομείο δύο με τρεις νύχτες.
Ανάρρωση από την επέμβαση
Αμέσως μετά την επέμβαση ο ασθενής πρέπει να μείνει κλινήρης για 4 με 6 ώρες για να ξεκινήσει η επούλωση της τομής ή των τομών. Χρειάζεται εντατική ενυδάτωση ώστε το σώμα να αποβάλει το σκιαγραφικό που χορηγήθηκε στη διάρκεια της επέμβασης.
Ορισμένοι ασθενείς παρουσιάζουν ενοχλήσεις ή/και παρενέργειες για μερικές μέρες μετά την επέμβαση. Παρενέργειες είναι το οίδημα του άνω τμήματος του μηρού, αστάθεια των κάτω άκρων, ναυτία, έμετος, πόνος στο κάτω άκρο ή αίσθημα παλμών, καταβολή, απώλεια όρεξης και απουσία εντερικών ήχων που συνήθως υποχωρούν γρήγορα.
Πολλοί ασθενείς βγαίνουν από το νοσοκομείο την επόμενη μέρα της διαδικασίας. Εντούτοις, πολλές φορές μπορεί να απαιτηθεί μακρύτερη διαμονή. Οι περισσότεροι ασθενείς επιστρέφουν στη κανονική τους δραστηριότητα εντός δύο εβδομάδων μετά την επέμβαση.
Παρακολούθηση
Χρειάζεται ετήσια παρακολούθηση με αξονική τομογραφία ή υπερηχογράφημα για να εξασφαλίσουμε ότι η ενδοπρόθεση έχει παραμείνει στη θέση της και ότι παρακάμπτεται ικανοποιητικά το αίμα από το ανεύρυσμα ώστε αυτό να συρρικνώνεται.
Τα αρχικά αποτελέσματα είναι πολύ θετικά, όμως μια και είναι μια νέα μέθοδος τα μακροπρόθεσμα αποτελέσματα (10-30 χρόνια) δεν είναι γνωστά.



