Εγχείρηση αορτοστεφανιαίας παράκαμψης με πάλλουσα καρδιά (σε λειτουργία) χωρίς εξωσωματική κυκλοφορία
Σήμερα εκτός της παραδοσιακής χειρουργικής τεχνικής της αορτοστεφανιαίας παρακάμψεως με τη βοήθεια της εξωσωματικής κυκλοφορίας, η οποία με την πρόοδο της τεχνολογίας και της καρδιοπροστασίας γίνεται όλο και πιο ασφαλής, αναπτύσσονται και νέοι τρόποι χειρουργικών τεχνικών. Μια από αυτές είναι η
αορτοστεφανιαία παράκαμψη μέσω στερνοτομής χωρίς εξωσωματική κυκλοφορία, με σκοπό την ελάττωση της θνητότητας, της διάρκειας νοσηλείας, του κόστους και της νοσηρότητας της αορτοστεφανιαίας παράκαμψης.
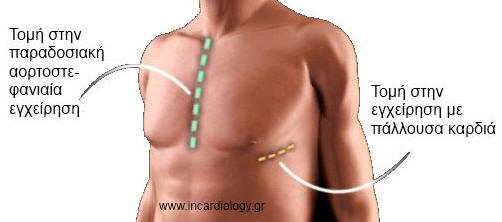
Η χειρουργική των στεφανιαίων με πάλλουσα καρδιά δεν είναι κάτι καινούργιο στην καρδιοχειρουργική. Οι πρώτες εμπειρίες με αορτοστεφανιαία παράκαμψη χωρίς εξωσωματική ξεκινούν το 1970 αλλά δυστυχώς τα πρώτα κλινικά αποτελέσματα είναι αποθαρρυντικά. Η τεχνική εφαρμόζεται ξανά τη δεκαετία του 1990 σε χώρες του τρίτου κόσμου, όπου είναι μεγάλο πρόβλημα το κόστος της εξωσωματικής κυκλοφορίας.
Η εξωσωματική κυκλοφορία έχει επιπτώσεις σε όλα σχεδόν τα όργανα και συστήματα. Έτσι, αντίστοιχες επιπλοκές μπορεί να εμφανισθούν από οποιοδήποτε σύστημα, περιλαμβάνοντας την καρδιά, το κεντρικό νευρικό σύστημα, το σύστημα πήξης, το αναπνευστικό, το γαστρεντερικό, τους νεφρούς και το ανοσοποιητικό. Ικανός αριθμός όμως των επιπλοκών αυτών είναι αναστρέψιμες.
Η καρδιοπληγική παύση της καρδιάς προκαλεί διαφόρου βαθμού μυοκαρδιακή δυσλειτουργία. Σε ένα ποσοστό 5-10% των ασθενών παρατηρείται έμφραγμα του μυοκαρδίου με ηλεκτροκαρδιογραφικές αλλοιώσεις και παρουσία νέου κύματος Q, ή ενζυματικής κινήσεως. Άλλες ηλεκτροκαρδιογραφικές αλλοιώσεις που παρατηρούνται (διαταραχές επαναπολώσεως, διαταραχές του ρυθμού) ως επί το πλείστον αποκαθίστανται. Στις επιπλοκές της εξωσωματικής κυκλοφορίας περιλαμβάνονται ακόμη τα διάφορα συμβάματα του καθετηριασμού, της μειωμένης οξυγονώσεως, της εμβολής διά αέρος ή θρόμβων. Ακόμη, στους ασθενείς με βαριά αθηρωμάτωση παρατηρούνται βλάβες οι οποίες είναι συχνά θανατηφόρες από τον αποκλεισμό της αορτής (αποκόλληση αθηρωματικών πλακών, διαχωρισμός). Έτσι ένα ποσοστό 0,4-1% της θνητότητας οφείλεται στις βλαβερές επιπτώσεις από την εξωσωματική κυκλοφορία και την ελεγχόμενη καταπληξία που προκαλείται από αυτήν.
Η ελαχιστοποίηση του κινδύνου των αγγειακών εγκεφαλικών επεισοδίων με την αποφυγή της χρήσης της μηχανής της εξωσωματικής κυκλοφορίας αποτελεί το μεγαλύτερο πλεονέκτημα της αορτοστεφανιαίας παράκαμψης με πάλλουσα καρδιά. Σήμερα υπάρχουν χειρουργοί οι οποίοι υποστηρίζουν ότι όποιος ασθενής είναι υποψήφιος για την με παραδοσιακό τρόπο αορτοστεφανιαία παράκαμψη είναι και δυνητικά υποψήφιος για αορτοστεφανιαία παράκαμψη χωρίς τη χρήση εξωσωματικής κυκλοφορίας.
Οι ενδείξεις της μεθόδου είναι σχετικές και σ’ αυτές περιλαμβάνονται:
- Η νόσος ενός ή δυο αγγείων. Σήμερα σε μερικά κέντρα και η νόσος τριών αγγείων αντιμετωπίζεται με την παραπάνω μέθοδο.
- Οι σύνθετες βλάβες του πρόσθιου κατιόντα που δεν μπορούν να αντιμετωπισθούν με αγγειοπλαστική.
- Οι επαναστενώσεις του προσθίου κατιόντα μετά από αγγειοπλαστική ή τοποθέτηση stent.
- Επανεπέμβαση για παράκαμψη του πρόσθιου κατιόντα με αποφυγή της στερνοτομής που έχει αυξημένο κίνδυνο τρώσεως της καρδιάς, σε περιπτώσεις ασθενών που δεν μπορούν να αντιμετωπισθούν με αγγειοπλαστική.
- Ασθενείς που παρουσιάζουν αυξημένο κίνδυνο επιπλοκών από την εξωσωματική κυκλοφορία (πρόσφατο αγγειακό εγκεφαλικό επεισόδιο, αρρύθμιστος σακχαρώδης διαβήτης, νεφρική νόσος, αιματολογικές διαταραχές, ηλικία άνω των 75 ετών.
- Επιλογή του ασθενούς για ταχύτερη επάνοδο στην εργασία του.
- Ηλικία (πολύ νέος ή ηλικιωμένος).
- Δυσλειτουργία της αριστερής κοιλίας.
- Ασθενείς που παρουσιάζουν μεγάλο κίνδυνο από τον καθετηριασμό της αορτής λόγω εξεσημασμένης αθηρωματώσεως.
Οι απόλυτες αντενδείξεις της μεθόδου είναι:
- Μη προσπελάσιμα αγγεία (λόγω ενδομυοκαρδιακής πορείας).
- Αναπνευστική ανεπάρκεια.
- Σημαντική αρρυθμία.
Στις περισσότερες μελέτες όλοι οι ασθενείς υποβάλλονται άμεσα μετεγχειρητικά σε αγγειογραφία για έλεγχο της βατότητας των μοσχευμάτων. Η βατότητα της έσω μαστικής αρτηρίας σήμερα σε ελάχιστα επεμβατική χειρουργική μέσω αριστερής πρόσθιας μικρής θωρακοτομής πλησιάζει το 98,5%.
|
Μίνι εγχείρηση bypass χωρίς στερνοτομή και χωρίς σταμάτημα της καρδιάς Στα τέλη της δεκαετίας του '60 ο Iταλοαργεντινός χειρουργός Rene Favalaro, που εργαζόταν στις ΗΠΑ, σκέφθηκε απλοϊκά. Να πάρει φλέβα από το πόδι του ασθενούς και να τη βάλει μεταξύ της αρχικής μοίρας της αορτής και του στεφανιαίου βουλώματος (φλεβικό μόσχευμα). Η εγχείρηση αορτοστεφανιαίας παράκαμψης (bypass) φούντωσε. Χειρουργοί από μεγάλα νοσοκομεία που είχαν την απαιτούμενη υποδομή έτρεχαν να τη μάθουν. Ωριμότεροι και εμπειρότεροι καρδιοχειρουργοί άρχισαν να αμφιβάλλουν για τη μακροβιότητα των φλεβικών μοσχευμάτων. Πώς μπορεί μια φλέβα, που είναι φτιαγμένη από τον Θεό, από τη φύση, να δέχεται χαμηλές πιέσεις στα τοιχώματά της, να κάνει δουλειά αρτηρίας και μάλιστα της καρδιάς; Η ενδαρτηριακή πίεση του αίματος είναι δεκαπλάσια και πλέον της φλεβικής π.χ., αρτηριακή πίεση 120, 130, 140, 145 χιλιοστά στήλης υδραργύρου φυσιολογικά και η φλεβική 5-10. Το τοίχωμα του φλεβικού μοσχεύματος σιγά σιγά παχύνεται, υπερπλάσσεται, ανθιστάμενο στις αυξημένες πιέσεις που έχει να αντιμετωπίσει. Όπως τα οχυρωματικά, αντιπλημμυρικά έργα. Οσο παχύνεται το τοίχωμα του φλεβικού μοσχεύματος τόσο μικραίνει ο αυλός του και με την πάροδο του χρόνου στενεύει και κλείνει. Τα τελευταία είκοσι χρόνια έμπειροι καρδιοχειρουργοί με διορατικότητα βάζουν μετά από κάθε αρτηριακή στένωση των στεφανιαίων μόνο αρτηρίες από άλλα μέρη του σώματος, όσες και αν απαιτούνται. Οι μαστικές αρτηρίες, η γαστροεπιπλοϊκή αρτηρία, η υπογαστρική αρτηρία και οι κερκιδικές αρτηρίες χρησιμοποιούνται επιτυχέστατα σαν μοσχεύματα (bypass) παρακάμπτοντας την κάθε σημαντική στένωση όλων των στεφανιαίων αρτηριών και των κλάδων τους. Μια τέτοια εγχείρηση, όμως, τοποθέτησης μόνο αρτηριακών μοσχευμάτων και όχι φλεβικών είναι πολύωρος, απαιτεί βαθιά νάρκωση, σταμάτημα της καρδιάς, σύνδεση με μια μεγάλη αντλία (εξωσωματική κυκλοφορία), που βρίσκεται μέσα στο χειρουργείο, άνοιγμα του θώρακα, μετεγχειρητικός πόνος κλπ. Έτσι το εκκρεμές της έρευνας και τεχνολογίας γύρω από το στεφανιαίο πρόβλημα (το υπ' αριθμόν ένα πρόβλημα υγείας και ζωής του σύγχρονου ανθρώπου) πήγε προς την πλευρά της μη χειρουργικής διάνοιξης των στενών και φραγμένων αρτηριών της καρδιάς. Τις δύο προηγούμενες δεκαετίες το ξεβούλωμα των αρτηριών με καθετήρα που έχει στην άκρη του ένα μικρό μπαλόνι που φουσκώνει και ξεφουσκώνει, συνθλίβοντας έτσι το βούλωμα στα τοιχώματα της αρτηρίας (αγγειοπλαστική με μπαλόνι), ξεπέρασε σε αριθμό επεμβάσεων τις εγχειρήσεις ανοιχτής καρδιάς για τοποθέτηση bypass. Μεγάλο χτύπημα στη χειρουργική των στεφανιαίων αρτηριών, ίσως το μεγαλύτερο, έδωσε το stent. Stent (από το όνομα του αμερικανού οδοντιάτρου που τα περιέγραψε) είναι τα μικρά σπιράλ από ανοξείδωτο χάλυβα και πλατίνη που τοποθετούμε στη στενωτική περιοχή και την κρατάνε ανοικτή. Ύστερα από δεκαετίες ερευνητικής αδράνειας οι χειρουργοί χτύπησαν. Μίνι εγχείρηση bypass χωρίς στερνοτομή, χωρίς άνοιγμα του θώρακα και χωρίς σταμάτημα της καρδιάς. Διάρκεια νοσηλείας στο νοσοκομείο: δύο μέρες, όσο και στην ανεπίπλεκτη αγγειοπλαστική. Μακροχρόνιο (δεκαετίες) το αποτέλεσμα, αφού μπαίνουν αρτηρίες σαν μοσχεύματα και όχι φλέβες, που αργά ή γρήγορα κλείνουν. Και χαμηλότερο κόστος. |



